作者:张琪涵,王震,谷亚钦,李京凯,李军杰,段建钢,吉训明,首都医科大学宣武医院
自发性低颅压综合征(SIH)系指在无明确病因情况下出现脑脊液漏,导致脑脊液容量减少、颅内压降低,引起以体位性
本文报告1例自发性低颅压综合征伴双侧广泛性硬膜下血肿致
1.病例资料
患者男性,50岁。主诉体位性头痛2月余、右侧肢体肌力减弱1月余、进行性加重7天,于2021年10 月11 日入院。患者2 个月前无明显诱因突发头痛,主要为双侧额部和后枕部钝痛,平卧位好转、久站或久坐后加重,未曾治疗;1 个月前无明显诱因出现右侧肢体肌力减弱,持物不稳、行走拖曳,发作时伴恶心、呕吐以及双侧持续性耳鸣。外院头部CT检查未见出血灶(图1a),临床考虑“急性
溶栓第2天复查CT显示双侧横窦增宽,呈条状高密度影(图1b);MRI 提示左侧顶叶静脉性梗死(图1c)。溶栓第7 天头痛突然加剧,表现为全头部持续性胀痛,头部MRV 检查上矢状窦后1/3 及左大脑上静脉显影欠佳,拟诊脑静脉系统血栓形成(图2a),予脱水降低颅内压、抗凝治疗,
患者共住院23天,出院时临床症状好转,遵医嘱继续服用华法林,剂量同前。7天前晨起头痛症状突然加重,出现非喷射状呕吐,社区医院静脉滴注甘露醇(125 ml/8 h),3 天后逐渐出现意识障碍,呼之可睁眼,遂急诊转入我院,头部CT显示双侧额颞顶叶硬膜下血肿伴积液,脑室和脑干明显受压、移位(图3)。急诊以脑静脉系统血栓形成、左侧顶叶静脉性梗死、双侧额颞顶叶硬膜下血肿,以及自发性低颅压综合征待查收入院。患者既往高血压病史2 年,血压最高达140/110 mm Hg(1 mm Hg = 0.133 kPa),规律服用

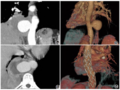
图1 溶栓治疗前后影像学检查所见,1a 溶栓前(2021年9月5日)横断面CT显示左侧顶叶皮质静脉及上矢状窦高密度影(箭头所示),考虑血栓形成,1b 溶栓第2天(2021年9月6日)横断面CT可见双侧横窦增宽,呈条状高密度影(箭头所示) ,1c 溶栓治疗第2 天(2021 年9 月6 日)横断面ADC 图显示左侧顶叶混杂高低信号影(箭头所示),提示静脉性梗死;图2 溶栓治疗第7 天(2021年9月14日)MRV和MRI检查所见,2a 增强MRV显示,上矢状窦中下段局限性显影欠佳(粗箭头所示),左大脑上静脉局部显影欠佳(细箭头所示) ,2b 横断面FLAIR 成像显示,双侧硬膜下血肿,左侧顶叶局部脑组织肿胀伴不均匀高信号影(箭头所示),考虑静脉性梗死伴出血,2c 冠状位增强T1WI显示,硬脑膜弥漫性增厚伴强化改变;图3 2021年10月11日入院时横断面CT检查所见,3a 双侧额顶叶硬膜下积血伴液-液平面(箭头所示) ,3b 脑干腹侧受压,第四脑室消失(箭头所示)
入院后体格检查:患者体温为36.0 ℃,心率为84 次/min,呼吸20 次/min,血压176/100 mm Hg。呈昏睡状态,运动性失语;双侧瞳孔等大、等圆,直径约3 mm,对光反射迟钝;左侧肢体肌力4级,右上肢远端肌力4级、近端3级,右下肢肌力4级,四肢肌张力增高至2 级,腱反射亢进,双下肢踝阵挛阳性,共济运动及感觉系统查体不配合,双侧Babinski 征和Hoffman 征阳性。入院时美国国立卫生研究院卒中量表(NIHSS)评分为21 分,改良Rankin 量表(mRS)评分为5 分,Glasgow 昏迷量表(GCS)评分为10 分。实验室检查各项指标均于正常值范围。
诊断与治疗经过:入院后停止甘露醇脱水治疗,静脉滴注生理盐水3000 ml/d 补液。入院当日(10 月11 日)行左侧顶部立体定向软通道硬膜下血肿穿刺引流术(图4a),术中抽出陈旧性血性液体约8 ml,于血肿腔内注射
入院第2 天(10 月12 日)行右侧顶部立体定向软通道硬膜下血肿穿刺引流术,术中抽出陈旧性血性液体约10 ml,引流管引流血性液体约30 ml;术后4 小时复查CT显示右侧额颞顶叶出血明显减少(图4c,4d),患者意识状态转清醒,双侧瞳孔对光反射灵敏,肌力恢复至4+级,头痛减轻,NIHSS 评分为7 分,mRS 评分为4分。入院第3天(10月13日)磁共振黑血血栓成像(MRBTI)显示,上矢状窦中部呈局限性血栓信号,左侧额叶部分皮质静脉血栓(图5a,5b);增强T1WI显示硬脑膜弥漫性强化征象(图5c);遂予以低分子量肝素0.40 ml/12 h 抗凝,连续治疗2 天后调整为0.80 ml/12 h。

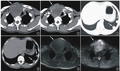
图4 硬膜下血肿穿刺引流术中和术后所见,4a 行左侧软通道硬膜下血肿穿刺引流术,术中抽吸血肿,4b 左侧术后(2021 年10月11日)横断面CT显示,左侧额颞顶叶硬膜下血肿体积明显缩小(箭头所示) ,4c,4d 右侧术后(2021年10月12日)横断面CT显示,双侧血肿体积缩小,脑干受压程度减轻(箭头所示) ;图5 入院后(2021年10月13日)头部MRBTI及MRI检查所见,5a 矢状位MRBTI显示,上矢状窦中段流空影消失,可见等信号影(箭头所示),提示急性期血栓形成,5b 冠状位MRBTI显示,左侧额顶叶高信号,提示部分皮质静脉亚急性期血栓形成(箭头所示) ,5c 冠状位增强T1WI显示硬脑膜弥漫性强化
入院第4 天(10 月14 日)行腰椎穿刺脑脊液检查,压力未测得(表1),进一步明确为低颅压,脑脊液免疫球蛋白和血清白细胞介素-6(IL-6)水平均显著升高(表2),予以甲泼尼龙500 mg/d 静脉滴注冲击治疗并序贯减量(3天后减为80 mg/d 静脉滴注,再5天后改为40 mg/d口服,此后每5天减量5 mg直至停药)。
治疗1周后(10月21日)脑脊液压力为145 mm H2O(1 mm H2O = 9.81 × 10-3 kPa,80 ~180 mm H2O;表1),脑脊液免疫球蛋白和血清IL-6水平下降(表2),头痛症状明显缓解,仅体位变化较大时轻微头痛。入院第16天(10月26日)行磁共振脊髓成像(MRM),可见多部位硬脊膜外积液,脊神经根周围积液,软组织内可见脑脊液积聚(图6a ~6d);入院第18天(10月28日)CT脊髓造影可见骨赘形成,多部位硬脊膜外对比剂积聚,考虑为T1 ~ 2活动性脑脊液漏(图6e,6f)。
于入院第21 天(11 月1 日)行靶向自体血硬膜外血贴术(图7),术中向硬膜外腔注入自体血约40 ml,术后2 天头痛症状消失;术后3 天(11 月4 日)脑脊液压力135 mm H2O(表1),CT显示双侧硬膜下血肿吸收,右侧额颞顶叶残留少量硬膜下血肿,无脑室受压(图8)。继续予以低分子量肝素0.80 ml/12 h抗凝治疗7天。出院前(11月9 日)再次复查脑脊液,压力为190 mm H2O(表1),脑脊液免疫球蛋白和血清IL-6 趋于正常(表2),共住院31 天,出院后遵医嘱服用达比加群110 mg/次(2 次/d)。随访至出院后2 个月,未再出现头痛,CT显示硬膜下血肿消失;出院后3 个月,MRBTI未见明确血栓征象,且增强扫描仅右侧顶叶硬脑膜呈轻度强化(图9),停用达比加群。

图6 入院后MRM(2021 年10 月26 日)和CT 脊髓造影(2021 年10 月28 日)检查所见,6a 侧位MRM 显示,C2、C4 ~ 5 椎体后方软组织内少量液性信号影(箭头所示) ,6b,6c 正位MRM 显示,C7 ~ 8、T1 右侧、T5 左侧、T6 ~ 7 脊神经根周围液性信号影(箭头所示) ,6d 正位MRM 显示,C5 ~ T1、T5 ~ L3 硬脊膜外液性信号影(箭头所示) ,6e 横断面CT脊髓造影显示,T2 椎体背侧骨赘形成(箭头所示) ,6f 横断面CT脊髓造影显示,T2 硬脊膜外对比剂积聚(箭头所示) ;图7 靶向自体血硬膜外血贴术(2021年11月1日)术前和术中所见,7a 术前定位椎体T1 ~ 2 ,7b 术中向硬膜外腔注射混有对比剂的自体血约40 ml

图8 靶向自体血硬膜外血贴术后(2021年11月4日)横断面CT显示,双侧硬膜下血肿吸收,残留少量右侧额顶叶硬膜下积液伴血性成分(箭头所示) ;图9 出院后3 个月(2022 年2 月18 日)MRBTI所见,9a 矢状位MRBTI显示上矢状窦血栓吸收,9b 冠状位MRBTI显示左侧顶叶皮质静脉血栓吸收,9c 冠状位增强MRBTI仅显示右侧顶叶脑膜轻度强化(箭头所示)
表1 二次入院期间脑脊液检查结果

表2 激素治疗前后脑脊液和血清炎性指标变化

2.讨论
自发性低颅压综合征通常系脊神经根硬脊膜或蛛网膜撕裂致脑脊液漏所致。颅内压降低致脑膜受牵拉引起的体位性头痛为常见症状,典型MRI表现为脑静脉系统扩张、硬脑膜强化、硬膜下积液、脑组织下垂等;CT脊髓造影和MRM 可见硬膜外脑脊液积聚,进而确定脑脊液漏口部位。
本文患者近期无腰椎穿刺和颅脑创伤史,以体位性头痛发病,符合低颅压性头痛特点;结合MRI 典型的弥漫性硬脑膜强化征象,腰椎穿刺脑脊液压力降低,CT 脊髓造影和MRM 确定脑脊液漏口,符合国际头痛疾病分类第3 版(ICHD-Ⅲ)自发性低颅压综合征的诊断标准。自发性低颅压综合征是脑静脉系统血栓形成和硬膜下血肿的危险因素。
根据Monro-Kellie 学说,脑脊液、脑组织及脑血管共存于相对密闭且容积一定的颅骨内,脑脊液容量减少需脑静脉系统扩张代偿。自发性低颅压综合征患者具备静脉血栓形成的Virchow 三要素,可通过减慢血流速度、增加血液黏稠度、损伤血管壁,导致脑静脉系统血栓形成;低颅压还可造成脑组织下垂,硬膜下腔和蛛网膜下腔代偿性扩张,桥静脉撕裂或扩张静脉牵拉出血,导致硬膜下血肿。
本文患者体位性头痛1 个月后出现局灶性神经功能缺损症状,外院头部CT 未见高密度出血灶,误诊为急性脑梗死,予静脉溶栓治疗,我院追溯其病历时发现当时的CT 已显示出左侧额顶叶皮质静脉血栓和静脉性梗死,且双侧横窦扩张呈高密度征为自发性低颅压的间接征象;溶栓1 周后头痛症状加剧,失去明显体位相关性,外院MRV 考虑为脑静脉系统血栓形成,予抗凝和降低颅内压治疗,但MRI显示的双侧少量硬膜下血肿和弥漫性硬脑膜强化征象未予重视;至我院就诊前1周突发剧烈头痛、恶心呕吐,社区医院误诊为脑静脉系统血栓形成造成高颅压性头痛,予脱水降低颅内压治疗无效,且意识障碍进行性加重;至我院急诊就诊,经头部CT 检查提示双侧大量硬膜下血肿伴积液。
既往有文献报道,部分患者硬膜下血肿出现于应用抗凝药之后,因此无法明确是抗凝药所致还是自发性低颅压综合征所致。本文患者最初的硬膜下血肿出现于应用抗凝药之前,经外院抗凝治疗后进行性加重,与既往研究相似,最终结合病史和影像学检查结果,入院诊断即考虑低颅压导致的脑静脉系统血栓形成和硬膜下血肿,入院后即停止脱水治疗,大量补液并严格卧床。对于自发性低颅压综合征伴硬膜下血肿患者,在未控制原发性脑脊液漏的情况下,手术清除血肿易使病情复发且手术本身也存在风险;而对于血肿量较大致脑室和脑干受压严重造成生命体征不平稳的患者,应首先清除血肿防止永久性神经损伤和死亡。
Kataoka 等和Kim 等认为,硬膜下血肿一经明确及时行硬膜外血贴术可以明显缓解临床症状,若血肿量进一步增加,再行血肿穿刺引流术清除血肿。多项研究显示,与开颅血肿清除术和环钻钻颅术(BHC)相比,微创钻颅术(TDC)操作简便、手术创伤小,可于床旁局部麻醉下进行,且其有效性和安全性相当,适用于有多种并发症死亡风险较高的患者,业已证实是治疗高危人群的一线方法。
微创钻颅术目前主要包括硬通道技术和软通道技术,软通道硬膜下血肿穿刺引流术较硬通道更彻底且并发症更少。本文患者此次入院前硬膜下血肿未得到及时诊治,出血量逐渐增多并进展至脑室和脑干明显受压,生命体征不平稳,入院当日即行床边立体定向软通道硬膜下血肿穿刺引流术,患者病情迅速好转,意识状态由昏睡逐渐转为嗜睡、清醒,术后仅残留少量硬膜下血肿。脑静脉系统血栓形成伴自发性低颅压综合征是否应行抗凝治疗,目前尚无定论。这是由于脑静脉系统血栓形成继发于脑脊液漏,故应将封堵脑脊液漏口作为首要治疗方向。
尽管目前尚不确定颅内出血与抗凝药之间的关系,但一系列报道认为,自发性低颅压综合征患者应用抗凝药可增加颅内出血的风险,因此抗凝治疗前应评估出血风险并监测凝血功能。本文患者解除双侧广泛性硬膜下血肿压迫后予小剂量低分子量肝素抗凝治疗,密切监测病情变化,硬膜下血肿未见增加。
自发性低颅压综合征首选内科治疗如卧床、补液和激素治疗等。尽管激素作为一线治疗尚未获得认可,但有研究表明,激素可以改善自发性低颅压综合征患者的临床症状;激素治疗后症状改善的患者可减少有创性硬膜外血贴术的概率,部分硬膜外血贴术治疗失败患者激素治疗也可有效改善体位性头痛。激素可通过促进脑脊液自硬膜外腔重吸收以增加脑脊液容量,亦可通过减少促炎性因子的生成减轻头痛症状。
本文患者初次腰椎穿刺脑脊液检查压力未能测得,且脑脊液和血清炎性标志物均明显高于正常值;故采取大剂量甲泼尼龙冲击治疗并序贯减量,治疗1周后头痛明显减轻,且脑脊液压力恢复至正常值范围,脑脊液和血清炎性标志物水平均下降,证实激素治疗自发性低颅压综合征有效。对于保守治疗效果欠佳的自发性低颅压综合征患者,目前主要采用自体血硬膜外血贴术,即向硬膜外腔注射自体血,可直接封堵脑脊液漏口并降低硬膜囊顺应性。研究显示,自体血硬膜外血贴术的有效性受年龄、大脑大静脉/上矢状窦角度、手术次数、自体血填充量等因素的影响。
本文患者明确脑脊液漏口部位后行靶向自体血硬膜外血贴术,头痛症状逐渐消失,术后继续予低分子量肝素抗凝治疗1周,而后改用小剂量达比加群口服,出院后2 个月随访时未再发生头痛和神经功能缺损症状,且残留的硬膜下血肿完全消失,表明封堵脑脊液漏口后,无临床占位效应的硬膜下血肿可自行吸收。
本文患者脑静脉系统血栓形成的危险因素属于迅速可控性,故将抗凝治疗时间控制在3 个月内,此时随访,脑静脉系统血栓消失,静脉再通良好。本文患者诊断与治疗思路参见图10。

图10 本文患者诊治思路。CVT,脑静脉系统血栓形成;DDE,弥漫性硬脑膜强化;SDH,硬膜下血肿;SIH,自发性低颅压综合征;MRM,磁共振脊髓成像;EBP,硬膜外血贴术
综上所述,对于体位性头痛伴局灶性神经功能缺损的患者应警惕脑静脉系统血栓形成的可能;对于自发性低颅压综合征伴硬膜下血肿和脑静脉系统血栓形成的患者,应慎用脱水药和抗凝药;对于大量硬膜下血肿致明显神经功能障碍的患者,早期软通道硬膜下血肿穿刺引流术可加速神经功能的恢复。
来源:张琪涵,王震,谷亚钦,李京凯,李军杰,段建钢,吉训明.血肿穿刺引流术联合硬膜外血贴术治疗伴硬膜下血肿及静脉性梗死的自发性低颅压综合征诊治思路:一例报告[J].中国现代神经疾病杂志,2022,22(06):478-485.