作者:曾旭,张先杰,四川省德阳市人民医院麻醉科
患者,男,66岁,170 cm, 60 kg, 因“心慌、
入院查体:体温36.6℃,HR 78次/分,RR 20次/分,BP 135/70 mmHg, SpO2 97%。冠状动脉CT血管造影(CTA)未见明显异常。
患者入室后开放外周静脉通路,常规监测生命体征:HR 97次/分,BP 135/78 mmHg, RR 18次/分,SpO2 98%。建立有创血压监测后,麻醉诱导插管后,吸入1%七氟醚维持麻醉。患者平卧,取头低脚高位,头略偏向左侧,常规超声扫查右侧颈内静脉并标记,在标记处进针,回抽暗红色血液通畅,置入三腔导管导丝,随后在原穿刺点近心端0.5 cm处行第2次穿刺,穿刺回抽通畅,置入导丝顺利,使用改良Seldinger穿刺技术置入5 F鞘管。
置入鞘管后回抽无血,鞘管回撤1 cm后回抽通畅,见空针内有搏动的血液回流,怀疑损伤椎动脉(vertebral artery, VA),

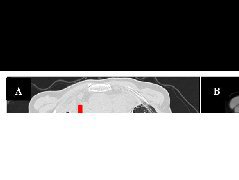
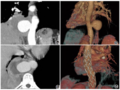
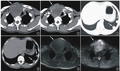
术中造影示:右侧VA起始部可见血管鞘影,鞘管穿过右侧VA V1段,鞘尖穿透右侧VA内侧壁,形成贯穿伤,前向血流正常(图2)。术中使用微导丝经右股动脉逆行置于右侧VA V3段,沿导丝送3.0 mm×30.0 mm球囊,造影证实球囊位置良好后局部行球囊封堵。经过反复9次血管内球囊封堵和手工压迫后,造影示右侧VA未见造影剂渗出,血管管腔通畅,远端分支血管显影良好,局部血管无痉挛、闭塞现象(图3)。


手术时间270 min,患者术中生命体征平稳,术毕右侧颈部局部加压包扎,全麻带管送ICU。术后1 d晨患者意识清楚,颈部无肿胀,未见神经系统后遗症,下午拔除气管导管,术后2 d患者生命体征平稳,返回普通病房。7 d后,患者在全麻下行“胸腔镜辅助下主动脉瓣替换术”,手术过程顺利,术后送入ICU。
胸腔镜辅助下主动脉瓣替换术后2 d转入普通病房,复查颈部血管超声:双侧颈总动脉、椎动脉RI测值增高,右侧VA V1段走行迂曲,左侧VA径细,每分血流量降低。随访患者未见头晕、
讨论
椎动脉损伤(vertebral artery injury, VAI)可发生于颈部贯通伤、闭合伤、医源性损伤等。此病例置管后发现连接鞘管的注射器内有搏动的血液回流,但血流速度较慢,因椎动脉血流速度约为颈总动脉的一半,故考虑为椎动脉损伤。床旁颈部超声示短轴切面见右侧VA内一环形结构,明确诊断。
该病例中导致VAI的原因是多方面的:(1)患者右侧VA变异增粗,内径4.3 mm。有研究表明,椎动脉直径超过4 mm、椎动脉与颈内静脉距离小于15 mm是发生VAI的危险因素。(2)麻醉科医师穿刺前超声发现颈内静脉无解剖变异且与颈总动脉并行无重叠,属于低难度穿刺,未实时全程超声引导。
VAI的治疗主要包括手术结扎、血管内栓塞、支架植入、血管重建等。该病例管壁损伤面积较大,接近VA半径的二分之一,损伤位于V1和V2交界处,该处有颈椎阻挡,靠血管闭合器和开放性手术缝合止血都较难。血管内覆盖支架控制急性出血的有效率为95%,但覆膜支架价格昂贵,且术后需长期抗血小板治疗。近端锁骨下的球囊压迫控制是一个潜在的辅助手段,球囊可置于椎动脉远端,有助于控制血管暴露困难的出血。
该病例选用拔除鞘管,局部球囊压迫辅以外部手部压迫止血方案:(1)患者血流动力学稳定,脑血管造影正常,损伤部位血管直,方便放置球囊。(2)使用5 F鞘管进行动脉穿刺,加压止血是安全有效的,若鞘管口径大于7 F,压迫止血困难,并发症发生率高,应选择不拔除导管的血管内治疗或直接手术修复。该病例采取球囊压迫辅以手加压方式,球囊压迫5~10 min后造影,观察止血效果及脑血管灌注情况,球囊压迫间期采用手工压迫。与球囊压迫比较,手工压迫不影响远端血运,能缩短球囊压迫时间,缩短远端缺血时间。
综上所述,VAI是中心静脉置管过程中的严重并发症,重在预防,熟练细致的操作辅以实时超声引导穿刺有助于降低颈内静脉置管VAI发生率。对于VAI的患者治疗,一定要结合患者情况,整体评估,选择最优的手术方法。对于怀疑VAI者,如有条件应在压迫止血的同时尽快行数字减影-血管造影(digital subtraction angiography, DSA)检查,明确损伤部位后立即行血管内治疗。对于血流动力学稳定,血管损伤较轻者或者无法手术者,可以尝试局部球囊压迫联合手工压迫的方法,该方法较支架置入术和手术探查缝合更简单、经济。
来源:曾旭,张先杰.中心静脉穿刺置管致椎动脉损伤一例[J].临床麻醉学杂志,2022,38(12):1332-1333.