作者:湖南省衡阳市妇幼保健院麻醉手术科(何丹、刘丽、杨胜男、谢芬),新生儿重症监护室(杨玉丽);暨南大学附属第一医院重症医学科(尹海燕)
患儿,男,身长50cm,体重3.5kg,因“出生后气促、发绀5h”入院,出生时体重3.6kg,1min、10minApgar评分分别为8分、6分。由外院带气管插管呼吸机辅助通气下转入我院新生儿重症监护室(neonatal intensive care unit,NICU),患儿转入时精神差,全身皮肤轻度发绀。
入院查体:SpO2 75%~80%,RR60次/分,HR140~160次/分,BP60~65/40~42mmHg。呼吸机辅助呼吸:同步间歇指令通气模式(synchronized intermittent mandatory ventilation,SIMV),气道峰压20cmH2O,PEEP5cmH2O,RR60次/分,FiO260%。听诊双肺呼吸音明显降低,左侧较右侧降低明显。听诊心音正常,节律规整,未闻及杂音,腹平软,舟状腹,四肢肌
血气分析:pH7.32、PaCO2 28mmHg、PaO2 50mmHg、HCO-3-16.4mmol/L,BE-8mmol/L,Lac4.4mmol/L,提示Ⅰ型
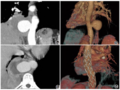
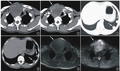
入院诊断:(1)新生儿左侧先天性膈疝(congenital diaphragmatic hernia,CDH)(后外侧型);(2)肺动脉高压(中度);(3)Ⅰ型呼吸衰竭。入NICU后予有创呼吸机辅助通气,经增加气道峰压、RR和FiO2后SpO2不能维持85%以上,遂改为高频震荡通气(high frequency oscillatory ventilation,HFOV),SpO2可逐渐升高至92%~94%,呼吸参数为:频率10Hz,平均压15cmH2O,振幅40cmH2O,FiO240%。
同时给予
入室监测,体温36.2℃、BP63/42mmHg、SpO293%、HR160次/分、PETCO232mmHg,入室血气分析:pH7.46、PaCO236mmHg、PaO277mmHg、HCO-3-16.4mmol/L、BE-5mmol/L、Lac2.4mmol/L。予接麻醉机设置呼吸参数,SIMV模式,VT30ml、RR60次/分、FiO2100%、PEEP4cmH2O、I∶E1∶1,患儿SpO2逐渐下降至60%左右,予手控球囊控制呼吸,频率约为120次/分,SpO2可勉强维持在82%左右,遂改为HFOV,SpO2可逐渐上升,维持在90%~92%,血气分析:pH7.43、PaCO2 42mmHg、PaO2 75mmHg。术中左桡动脉穿刺行有创动脉压监测、右颈内静脉穿刺行中心静脉压监测及给予血管活性药。
麻醉诱导:芬太尼4μg/kg、
术中丙泊酚靶控输注3μg/ml,每30分钟间断给予芬太尼1μg/kg,予
讨论
CDH是一种发病率低,但死亡率非常高的一种新生儿先天性疾病。CDH的病理特点为膈肌缺损导致肺实质、肺循环、心脏、气道等解剖结构和功能改变,上述异常导致患儿出生后即出现低氧血症、低血压、高碳酸血症、酸中毒等。大部分患儿需立即气管插管,机械通气呼吸支持治疗,极少数患儿因严重肺发育不良,总
术前应重点了解患儿胎龄、膈肌缺损的部位面积、双肺及心脏发育状况等。根据患儿上述病理特征,重点评估患儿的
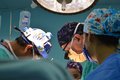
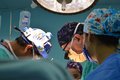
手术时机非常重要,CDH欧洲联盟推荐膈疝修补时机为患儿一般情况稳定,与孕周匹配的正常血压,导管前SpO2 85%~95%,FiO2<50%,尿量>1ml·kg-1·h-1,Lac<3mmol/L。术中应重点关注呼吸、循环,术中呼吸管理的目标是维持导管前SpO2≥85%,PaCO2 50~70mmHg,部分病情严重患儿,常规机械通气无法达到上述目标时,考虑HFOV,其使用指征为常规机械通气气道峰压≥30cmH2O,RR≥60次/分,FiO2≥60%,当HFOV模式下MAP≥16cmH2O,FiO2≥60%仍不能维持氧合时,需考虑行ECMO支持治疗。术中维持正常血压、心率,尿量>1ml·kg-1·h-1,Lac<3mmol/L,当患儿循环不稳定时,需考虑容量、外周血管阻力、心肺功能障碍、肾上腺皮质功能不全等问题,进行针对性的处理。
患儿围术期常见的并发症包括持续性肺动脉高压和血气胸,可给予吸入NO及使用
综上所述,新生儿先天性膈疝围术期管理极具挑战,需要多学科团队协作,术前不断优化患儿呼吸、循环状态,稳定后尽快实施修补手术,当患儿膈肌缺损面积较大、肺严重发育不良、常规机械通气模式无法维持氧合时,应尽快行高频震荡通气或ECMO。
来源:何丹,刘丽,杨胜男,谢芬,杨玉丽,尹海燕.高频震荡通气模式下新生儿先天性膈疝修补术一例[J].临床麻醉学杂志,2022,38(05):558-559.
- 上一篇:儿童腹股沟Castleman病一例
- 下一篇:颅内多发动脉瘤显微外科手术治疗体会