作者:宋炳伟,甄勇,何亮,申林海,闫可,扬州大学附属苏北人民医院神经外科
颅颈交界区硬脊膜动静脉瘘(craniocervical junction-dural arterio venous fistulas,CCJ-DAVF)是比较少见的疾病,约占硬膜动静脉瘘的1%~2%。显微手术是首选的治疗方法,术中准确判断瘘口位置并切断是治疗此类疾病的关键。由于此区域解剖结构复杂,瘘口判断较其他区域的DAVF要困难很多,误伤正常血管的几率高。
术中血管造影(digital subtraction angiography,DSA),特别是结合影像融合技术情况下,能清晰显示DAVF的血管构筑以及与周围组织的关系,是确定瘘口位置和判断瘘口是否完全闭塞的“金标准”,因此本研究在复合手术室条件下,将术中DSA用于CCJ-DAVF的显微手术治疗,现将应用效果及初步经验报道如下。
1.临床资料
1.1病例1
患者,男,52岁,因突发剧烈
入院后行头部CT示SAH,CTA检查未见脑
患者全麻后,首先仰卧位,Seldinger法穿刺右侧股动脉,置入8F鞘。经8F鞘置入55cm6F长鞘,保留长鞘尾端在体外的长度约30cm,并将其无菌包裹后固定于右大腿。患者改为俯卧位,长鞘绕致大腿后。臀部及置鞘处常规消毒,铺无菌巾。采用枕下正中入路,铣刀铣开枕骨骨窗范围约4cm×4cm,外侧至枕髁内侧缘,咬除环椎后弓,内侧略过中线,外侧至椎动脉切迹。
切开硬膜及蛛网膜,清除SAH,在颈1神经根近椎动脉处见异常血管,凭经验判断为引流静脉起始,用临时阻断夹阻断后造影,瘘口仍然存在(图1F、G)。根据瘘口相对临时阻断夹的位置,寻找引流静脉的起始,再次用临时阻断夹夹闭后造影,瘘口消失(图1H、I),证实为引流静脉起始处,更换德国贝朗T720动脉瘤夹夹闭引流静脉起始,再次造影确定瘘口消失。缝合蛛网膜和硬膜,枕部骨瓣还纳固定。术中DSA和图像处理时间约为35min,无造影相关并发症发生。6个月后随访,mRS评分0分。

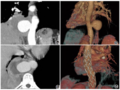
图1 病例1患者术前影像学资料及术中所见。A、B:入院头颅CT发现SAH和第四脑室积血,CTA未发现出血原因;C:颈段MRT2WI平扫显示延髓前方迂曲增粗血管影(箭头所示);D:术前左侧椎动脉DSA显示DAVF的瘘口(红色五角星),引流静脉(蓝色箭头);E:术前三维旋转造影,影像重建后融入颅骨和椎体的三维成像中,确定手术体位下瘘口相对位置;F、G:在颈1神经根近椎动脉处见异常血管,凭经验判断为引流静脉起始,用临时阻断夹阻断后造影,瘘口仍然存在(红色五角星)(L为左侧、R为右侧、F为足侧、H为头侧);H、I:根据瘘口相对临时阻断夹的位置,向腹侧去寻找引流静脉的起始,再次用临时阻断夹(白色箭头)夹闭后造影,瘘口消失,证实为引流静脉起始处
1.2病例2
患者,男,52岁,因突发剧烈头痛4h入院,于2020年2月5日收治入江苏省苏北人民医院神经外科。既往5年前行全胃切除术。查体:神志清,言语清晰,Hunt-Hess分级2级,双侧瞳孔等大、等圆,直径3mm,对光反射灵敏;四肢肌力5级、肌张力正常,浅感觉无减退、深感觉存在,病理征未引出。
入院后行头部
切开硬膜及蛛网膜,清除SAH,剪断齿状韧带,探查过程中远端静脉球破裂出血,用临时阻断夹阻断,继续探查在颈1神经根近椎动脉处见引流静脉起始,呈瘤样改变,脊髓前动脉及脊髓侧动脉未参与供血(图2F)。用临时阻断夹阻断引流静脉起始(图2G),术中造影显示瘘口消失(图2H),证实为引流静脉起始处,更换德国贝朗T720动脉瘤夹夹闭引流静脉起始,再次造影确定瘘口消失。缝合蛛网膜和硬膜。术中DSA和图像处理时间约为25min,无造影相关并发症发生,患者顺利出院。术后1个月随访,mRS评分1分。

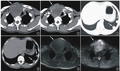
图2 病例2患者术前影像学检查及术中所见。A:入院头颅CT发现SAH和第四脑室积血;B:CTA发现左侧椎动脉入颅处有异常粗大血管(白色箭头);C:术前左侧椎动脉DSA显示DAVF的瘘口(红色五角星),脊髓前动脉(双红箭头)和脊髓侧动脉(黄色箭头)可疑供血,引流静脉有两处留样扩张(单红箭头),向椎旁引流的引流静脉(蓝色箭头);D:术前三维旋转造影,影像重建后融入颅骨和椎体的三维成像中,确定手术体位下瘘口相对位置;E:磨除颅骨和环椎后弓的范围;F:可见引流静脉起始处的瘤样扩张(黄色箭头),硬膜下引流静脉(蓝色箭头),探查脊髓前动脉和脊髓侧动脉(白色箭头)未参与瘘口供血(L左侧,R右侧,F足侧,H头侧);G:临时阻断夹阻断引流静脉起始,向腹侧探查可见向硬膜外方向走形的引流静脉(蓝色箭头)颜色变深和椎动脉(白色箭头);H:临时阻断引流静脉起始后造影显示瘘口消失,脊髓前动脉(红色箭头)和脊髓侧动脉(白色箭头)显影良好
2.讨论
CCJ-DAVF是指瘘口位于枕骨大孔至第2颈椎水平之间的DAVF,与其他部位的DAVF发生机制相似。常见的临床表现为SAH和颅内血肿,约占34%~63%。研究发现向颅内引流和静脉球是SAH出血的危险因素,也有研究认为静脉高流量是出血高危因素。
本组两例均为SAH,1例静脉向颅内引流,未见静脉球;1例向椎旁静脉丛引流,见两处静脉球,术中证实为静脉球破裂出血。本研究对这两例CCJ-DAVF的血管构筑进行分析,同时结合相关文献报道,认为此部位容易出血的病理生理机制为:(1)当动静脉瘘形成后,压力较高的动脉血会通过瘘口进入压力低的静脉,使得静脉高压,再加上此区域蛛网膜下腔宽大、静脉丛发达,引流通畅,流量高;(2)血流动力学原因,导致静脉迂曲扩张膨大,破裂出血。
这类出血一般为静脉破裂所致,出血量较动脉出血少,SAH一般为Hunt-Hess1~2级,很少有4~5级,目前仅有2例报道。虽是静脉出血,但两周内再次出血率仍然很高,有报道为35%;所以一旦发现CCJ-DAVF所致SAH,应尽早治疗。CCJ-DAVF的另外一个表现是脑干、脊髓
对于这些以脑干、脊髓水肿为主要表现的病例,从症状出现到确定诊断的时间一般比较长。Motebejane等治疗的病例中平均时间为9.5个月,其诊断主要依靠影像学,其中MRI和DSA最为重要。MRI可以用于初步诊断和判断脑脊髓损伤程度,而DSA是诊断的“金标准”,不仅能够判断供血动脉、引流静脉,还能判断瘘口的位置、大小和数量,指导手术方案的制定。
此类疾病的治疗方法主要有显微手术和介入栓塞;介入栓塞的基本条件是要有合适的动脉通路,而此区域的DAVF供血动脉多为椎动脉、咽升动脉和枕动脉的脑膜支,比较细小迂曲,微导管难以到达瘘口,栓塞剂很难完全闭塞瘘口;另外从椎动脉、咽升动脉主干发出的供血动脉较短,液体栓塞剂容易反流入主干血管,且还存在一些“危险吻合”,会误栓其他血管,引起相应的临床症状。因此介入栓塞相对于显微手术,完全闭塞率低,并发症发生率高。
Zhao等认为介入栓塞的瘘口闭塞率明显低于显微手术(71.4%:100%,P<0.01),并且会出现血管破裂,误栓“危险血管”或通过“危险吻合”栓塞颅内血管的并发症。显微镜下直接将引流静脉起始切断为首选的治疗方式,显微手术治疗的关键是准确判断瘘口的位置、数目以及引流静脉的起始。此区域的血管结构复杂且常存在一些解剖变异,即使是经验丰富的术者,单纯凭经验去判断瘘口位置,仍然存在一定的误判率,特别是对于一些血管构筑复杂的病例。
孙力泳等治疗的24例患者中有2例(8.3%)因误判引流静脉而损伤脊髓侧动脉;本组也有1例(图1F)术中发生误判,因此需要借助一些辅助手段来降低误判率。吲哚氰绿(indocyanine green,ICG)因为其简单方便且耗时短而被应用于脑脊髓AVF手术中,但其仍有一定的局限性,只能监测完全暴露的血管,对于那些深部血管或被脊髓、椎骨、神经、止血材料等遮挡的血管难以监测;引流静脉几乎与正常动脉同时显影,很难区分正常动脉和动脉化的引流静脉。
有学者采用“阴性”ICG技术,即用临时阻断夹暂时阻断瘘口处动脉化的引流静脉,在ICG荧光造影动脉期松开临时阻断夹,若阻断的动脉化引流静脉快速显影,则为“阴性”;依次来推断动脉化的引流静脉,进而确定瘘口的位置。这种技术在一定程度上增加了瘘口判断的准确性,但是限于组织遮挡的影响,只能观察局部血管情况,在对于判断是否有残留瘘口以及其他隐匿的瘘口仍有一定限制。
术中DSA不受组织及材料遮挡影响,能够动态显示供血动脉及引流静脉的全程,能够帮助术中精准定位瘘口位置及引流静脉的起始,特别是对于多瘘口以及合并有髓周瘘的判断,为评价瘘口闭塞前后情况的“金标准”。术中DSA还具有一定“导航”功能,三维旋转造影后将血管图像和颅骨、椎体图像进行融合可以清晰显示瘘口及引流静脉所在的位置(图1E、图2D),模拟在手术视角下观察血管与周围组织的关系,对照术中观察的结构来指引寻找引流静脉的起始。
术中也可以采用类似ICG的“阴性”显影技术来判断瘘口位置,找到引流静脉的起始用临时阻断夹进行阻断,然后行DSA,若引流静脉不显影则为“阴性”,从而判定瘘口位置;如果为“阳性”,则可利用3D-DSA重建影像,仔细对比,利用多枚临时阻断夹技术,帮助寻找瘘口位置。
本研究病例1术中误判瘘口位置,用临时阻断夹夹闭凭经验判断的血管后,造影瘘口未消失,出现“阳性”结果,之后利用多枚临时阻断夹准确找到了瘘口位置,避免了并发症发生。术中DSA也有一定的缺陷,约有3%~3.5%的并发症发生率;另外对人员、设备要求高,需要延长手术时间,术中无法随时调整手术床来改变手术视角。
但随着医疗条件和技术的提高及手术流程的优化,并发症的发生率及手术时间都会逐渐降低,将会有更多患者从中获益。本组2例患者通过术中DSA及相应的图像融合技术均成功判定瘘口位置,实时评价瘘口闭塞后血管情况,确保无瘘口残留,并且无相关造影并发症发生,有利于提高CCJ-DAVF显微手术的准确性和安全性。
来源:宋炳伟,甄勇,何亮,申林海,闫可.复合手术在治疗颅颈交接区硬脊膜动静脉瘘中的应用(附2例病例报道)[J].临床神经外科杂志,2022(01):79-82.