作者:杨亚男,陆伶佳,李阳,王芬芬等,浙江大学医学院附属妇产科医院妇科肿瘤科
1病历摘要
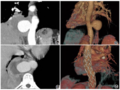
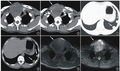
患者,36岁,因阴道流血20天,发现子宫颈异常1周,于2022年5月22日于本院住院治疗。20天前患者无明显诱因出现阴道流血,量少,呈鲜红色,无腹痛、腹胀,无尿频、尿急,无腰痛,7天前因症状无好转,遂于当地医院就诊,妇科检查子宫颈中度糜烂,三合诊子宫颈呈桶状,触及直径约4cm质硬肿块,行阴道镜下子宫颈活检,病理检查示:(子宫颈3、9点)慢性炎伴间质局灶腺体增生异型增生;(子宫颈6、12点)浸润性腺癌;(颈管)血凝块及破碎异型腺上皮。当地医院考虑子宫颈腺癌,建议手术治疗。患者为求进一步诊治来院,本院妇科超声检查提示子宫颈见2.8cm×3.7cm×3.6cm不均质低回声,边界欠清,内见多个细小暗区,血流较丰富,阻力指数(RI)0.57。外院子宫颈活检切片本院病理科会诊提示“(子宫颈3、6、9、12点)子宫颈腺癌,形态倾向人乳头瘤病毒(HPV)非相关性,胃型腺癌首先考虑,(颈管)黏液及少许破碎异型黏液腺上皮”。患者平素月经规律,否认性交后出血,无阴道异常流血、流液,G6P2,近5年每年行子宫颈防癌筛查,未见异常,1年前体检时发现子宫颈HPV59型阳性,子宫颈液基细胞学检查未见异常,未特殊处理,建议定期复查。患者3月前于当地医院行宫腔内左炔诺孕酮宫内节育器置入术,既往史、个人史无特殊,无肿瘤家族史。体格检查:生命体征平稳,意识清楚,全身浅表淋巴结未及明显肿大,心肺未及明显异常。腹平软,无压痛、反跳痛,移动性浊音阴性。妇科检查:外阴外观未见异常,阴道通畅,子宫颈肥大,中度糜烂,前唇为著,呈桶状,直径约4.5cm,质地硬,累及阴道右后穹隆。子宫正常大小,后位,活动度差,未触及明显包块及压痛,双侧附件区未触及明显包块及压痛,双侧主骶韧带未及明显缩短、增厚及结节。入院后完善相关辅助检查:血常规:白细胞计数4.7×109/L,红细胞计数4.28×1012/L,血红蛋白127g/L,血小板计数207×109/L,中性粒细胞分类55.7%,中性粒细胞绝对值2.6×109/L,淋巴细胞分类35.3%。生化分析:白蛋白40.0g/L,谷丙转氨酶9U/L,谷草转氨酶17U/L,总胆红素21.7μmol/L,肌酐55μmol/L,尿素4.09mmol/L,超敏C-反应蛋白0.5mg/L。肿瘤标志物检测:癌胚抗原(CEA)2.0μg/L,甲胎蛋白(AFP)1.3μg/L,糖类抗原125(CA125)18.3U/ml,糖类抗原153(CA153)4.2U/ml,糖类抗原199(CA199)<2.0U/ml,鳞状细胞癌抗原(SCC)0.6μg/L,人附睾蛋白4(HE4)56.50pmol/L。电解质、凝血功能能未见明显异常。新型冠状病毒抗体检测阴性。高危型人乳头瘤病毒(HR-HPV)(E6、E7mRNA)阴性。阴道镜检查示:阴道鳞状上皮成熟,薄醋白上皮,(右后侧穹隆)厚醋白上皮、碘试验不着色;子宫颈厚醋白上皮,碘试验不着色,非典型血管。心电图正常。胸部CT检查:两肺纹理清晰,两上肺磨玻璃结节,直径约2.5mm,复查,右下肺结节灶,长径3mm,考虑增殖钙化灶可能。全腹增强CT检查:子宫颈见一4.2cm×3.7cm×3.4cm不均密度团块影,增强扫描呈不均质强化,与阴道前穹隆分界不清,双侧宫旁间隙清楚;宫内环。盆腔磁共振成像(MRI)检查:子宫颈明显增大,子宫颈管及基质内见大小约5.2cm×3.5cm×3.7cm的多囊泡状囊实性占位,边界欠清,病灶达外层基质及浆膜面,两侧宫旁间隙稍模糊;肿块压迫前穹窿,但阴道未见明确受累征象,宫体前倾,大小、形态及信号未见明显异常,宫内节育器。初步诊断:子宫颈恶性肿瘤ⅡA2期(考虑胃型腺癌)。
2讨论
杨亚男(住院医师):该患者病例特点:①患者36岁,已婚,G6P2;②因阴道流血20天,发现子宫颈异常1周入院;③3月前于当地医院行宫腔内左炔诺孕酮宫内节育器置入术,既往史、个人史无特殊;④妇科检查:外阴外观未见异常,阴道通畅,子宫颈肥大,中度糜烂样外观,前唇为著,呈桶状,直径约4.5cm,质地硬,累及阴道右后穹隆。子宫常大,后位,活动度差,未触及明显包块及压痛,双侧附件区未触及明显包块及压痛,双侧主骶韧带未及明显缩短、增厚及结节。⑤辅助检查:盆腔超声检查提示子宫颈2.8cm×3.7cm×3.6cm不均质低回声,边界欠清,内见多个细小暗区,血流较丰富,RI0.57。外院子宫颈活检切片本院病理科会诊提示“(子宫颈3、6、9、12点)子宫颈腺癌,形态倾向HPV非相关性,胃型腺癌首先考虑,(颈管)黏液及少许破碎异型黏液腺上皮。肿瘤标志物:CA12518.3U/ml,CA1534.2U/ml,CA199<2.0U/ml,SCC0.6μg/L,均在正常范围。HPV阴性。全腹增强CT检查:子宫颈见一4.2cm×3.7cm×3.4cm不均密度团块影,增强扫描呈不均强化,与阴道前穹隆分界不清,双侧宫旁间隙清楚;宫内环。盆腔MRI检查:子宫颈明显增大,子宫颈管及基质内见大小约5.2cm×3.5cm×3.7cm的多囊泡状囊实性占位,边界欠清,病灶达外层基质及浆膜面,两侧宫旁间隙稍模糊;肿块压迫前穹隆,但阴道未见明确受累征象,宫体前倾,大小、形态及信号未见明显异常,宫内节育器。结合患者病史、症状体征及辅助检查,考虑子宫颈胃型腺癌,根据妇科检查及影像学评估,目前国际妇产科联盟(FIGO)分期为ⅡA2期。因病例罕见,局部肿块大,肿瘤治疗的预后差,为制定治疗方案,特提请讨论。陆伶佳(主治医师):子宫颈恶性肿瘤主要包括子宫颈鳞癌和子宫颈腺癌,其中子宫颈腺癌约占子宫颈癌的20%~25%,90%的子宫颈腺癌与HPV感染有关。根据2020版世界卫生组织(WHO)女性生殖系统肿瘤分类法,子宫颈腺癌的组织形态分类演变为HPV状态结合组织学分类,将子宫颈腺癌分为HPV相关性和非HPV相关性。子宫颈胃型腺癌是非HPV相关性腺癌最常见的类型,其他还包括中肾腺癌、透明细胞癌及其他腺癌。高危型HPV检测在子宫颈癌筛查中具有重要的作用,但非HPV相关性腺癌HR-HPV检测多为阴性,由于早期疾病隐匿,病灶多藏匿于子宫颈管内,常规的细胞筛查诊断率低,甚至常规的子宫颈活检也很难发现病灶,常需要取到更深部位的组织、甚至子宫颈锥切才能明确诊断,活检组织的诊断也可能呈现多样化,如慢性子宫颈炎、子宫颈腺上皮不典型增生、子宫颈管息肉等,容易漏诊、误诊。因此需要在临床仔细询问病史,结合子宫颈脱落细胞学、肿瘤标志物、影像学检查,必要时超声引导下肿块深部活检、颈管搔刮等措施尽可能减少该病的漏诊。该患者既往规律筛查均未发现异常,1年前发现HPV59阳性,但细胞学始终为阴性,目前复查高危型HPV阴性,SCC正常,符合非HPV相关性的特征,也进一步证实子宫颈腺癌尤其是非HPV相关性的腺癌,子宫颈癌筛查的阳性率低,容易漏诊。随着疾病的发展,子宫颈胃型腺癌也会出现主要症状,如阴道流液或白带增多,但一般子宫颈癌的常见症状如接触性出血、不规则阴道流血相对少见。查体时子宫颈外观通常肥大,无可见新生物,病灶多藏匿于子宫颈管内,形成“桶状”子宫颈。实验室检查可伴有血清CA125、CA199升高,SCC多为阴性。影像学检查如B超、盆腔MRI、增强CT有助于判断肿块的性质、来源及周围侵犯、远处转移情况,但没有明显特异性。因此对子宫颈肥大、“桶状”子宫颈伴有不规则阴道流血、流液者,或盆腔包块伴有不规则阴道流血、流液者,要警惕子宫颈胃型腺癌的可能。结合该患者既往规律子宫颈癌筛查史,短期内出现子宫颈病灶及症状,疾病进展较快,结合妇科检查局部的肿瘤大小,影像学检查结果及子宫颈组织活检病理结果,考虑为子宫颈胃型腺癌临床ⅡA2期。李阳(副主任医师):子宫颈癌胃型腺癌是子宫颈腺癌中的特殊类型,是具有胃型分化的黏液腺癌,有类似幽门腺上皮的形态学特征且呈非HPV相关性。高危HPV持续感染是子宫颈癌发病的主要病因,但非HPV相关性子宫颈腺癌发病机制仍然不是很清晰,与HPV相关性子宫颈癌存在显著不同,研究发现胃型腺癌中TP53、STK11、ARID1A及PTEN等基因突变的频率明显增高,参与细胞周期调控及PI3K/AKT、Notch等信号通路。因此也表现出与普通子宫颈腺癌不同的生物学行为,侵袭性强,确诊时多为晚期,易发生远处转移,如卵巢、淋巴结、盆腹腔其他器官转移,根据病变累及范围不同可出现相应继发症状。当发生卵巢转移时,临床可有腹胀、腹水、盆腔包块等,容易被误诊为卵巢癌。肿瘤指标的升高,尤其是CA199和CA125的升高则多提示存在有盆腹腔的转移。子宫颈胃型腺癌侵袭性强,大多数子宫颈胃型腺癌患者就诊时为进展期(Ⅱ~Ⅳ期),Ⅰ期仅41%,而普通型子宫颈腺癌患者89%为Ⅰ期。该患者既往多次筛查未有异常发现,HPV感染亦自动清除,3个月前放置左炔诺孕酮宫内节育系统时未有异常发现,而这么短的间隔即出现了症状及局部大肿块,甚至有侵犯周围的表现,表现出了较强的侵袭能力及快速进展的恶性生物学行为。目前诊断为子宫颈胃型腺癌ⅡA2期,需要考虑是否存在远处转移的可能,可借助正电子发射计算机断层显像(PET-CT)等检查方法进行进一步检查明确,对病情进行全面评估。而组织病理学是诊断子宫颈胃型腺癌的金标准,而对于病理诊断的准确性则对病理科医生提出了更高的要求。王芬芬(副主任医师):子宫颈胃型腺癌是一种是仅次于普通型子宫颈腺癌的第二常见的子宫颈原发腺癌。子宫颈胃型腺癌临床少见,在欧美国家子宫颈腺癌中占比约为10%,在我国占比约为16%,而在日本占比约为25%。虽然子宫颈胃型腺癌生物学行为高度恶性,易远处转移,但对放化疗敏感度较差,易耐药,与普通型子宫颈腺癌约70%的5年生存率相比,子宫颈胃型腺癌仅30%,因此预后极差。子宫颈癌的治疗方式有手术治疗、放射治疗、化学治疗、免疫治疗和分子靶向治疗。子宫颈癌的治疗原则为早期以手术为主,中晚期以同步放化疗为主。目前各指南并无专门针对子宫颈胃型腺癌的治疗推荐,而是参照普通型子宫颈腺癌或鳞癌的治疗方案,但无论是从发病机制、侵犯转移模式以及截然不同的预后,以及对放化疗的不敏感,都提示胃型腺癌的特殊性。根据指南推荐,局部巨块型的子宫颈恶性肿瘤,首选同步放化疗,但针对该患者,基于胃型腺癌对放化疗的敏感性差,规范的基础上实施个体化治疗是重要的处理模式。根据国内的最新专家共识对子宫颈胃型腺癌的治疗提出了建议:①对于局部早期患者以手术治疗为主,术中应仔细全面探查盆腹腔,包括腹腔冲洗液或者腹水行细胞学检查,除了行广泛性子宫切除术+盆腔淋巴结切除术±腹主动脉淋巴结切除术,同时建议行双侧附件、大网膜、阑尾及盆腹腔内转移病变切除,尤其需要注意腹膜种植病变的处理,类似于卵巢癌的早期分期手术。不宜行保留生育功能的手术治疗。术后辅以放化疗±靶向治疗。②对于局部晚期患者行同步放化疗±靶向治疗;合并盆腔包块者,可行盆腔包块切除术,术后放化疗。③当因盆腔肿块行手术而意外发现子宫颈胃型腺癌时,即使子宫颈局部为早期病变,仍应警惕卵巢转移的可能;对于确诊存在卵巢转移或可切除的其他盆腹腔转移灶者,行肿瘤细胞减灭术,并尽量达到无肉眼残留,有利于缓解症状、减轻肿瘤负荷和术后的放化疗。该患者目前诊断子宫颈胃型腺癌ⅡA2期,36岁,虽然属于年轻女性,鉴于肿瘤的恶性程度高,建议行广泛性子宫切除术+盆腔淋巴结切除术+双侧附件切除术±腹主动脉淋巴结切除术+大网膜切除术+阑尾切除术,术中仔细探查盆腹腔,留取腹腔冲洗液。术前与家属充分知情告知,给予充分肠道准备,必要时泌尿外科、胃肠外科协助手术。陈亚侠(主任医师):子宫颈胃型腺癌病变是涵盖良性病变、癌前病变及癌的谱系病变。良性病变包括单纯胃上皮化生和叶状子宫颈内腺体增生;癌前病变包括非典型叶状子宫颈内腺体增生、子宫颈胃型原位腺癌。研究表明,子宫颈胃型腺癌与HR-HPV感染无关,可能与黑斑息肉综合征相关。子宫颈胃型腺癌中约10%患者合并有黑斑息肉综合征,可能与STK11基因突变有关。因此针对少见类型的子宫颈癌前病变,我们需要重视,提高早诊意识,减少漏诊和误诊,尤其是对于有症状及家族遗传学特征的人群。子宫颈胃型腺癌对放化疗治疗敏感性差,尽管诊断时可能期别已经较晚,但目前治疗仍以手术治疗为主。与普通子宫颈腺癌局限于骨盆不同,子宫颈胃型腺癌侵袭性强,约35%患者有附件转移,20%有腹膜转移,12%有远处转移。因其有腹膜、附件及远处播散倾向,建议术中仔细探查盆腹腔,行常规子宫颈癌根治术的同时可考虑行大网膜、阑尾切除术,不建议保留卵巢。由于子宫颈胃型腺癌恶性肿瘤恶性程度高,易远处转移,术后可适当放宽放化疗指征,但其是否是辅助放化疗的独立高危因素还有待证实。在分子靶向治疗方面,抗血管生成药物贝伐珠单抗联合紫杉醇+铂类化疗药物(TP)治疗对子宫颈鳞癌疗效显著,但对子宫颈腺癌(包括子宫颈胃型腺癌)疗效欠佳。有研究显示,子宫颈腺癌中,人表皮生长因子受体-2(HER-2)扩增在子宫颈胃型腺癌中最常见,提示包括曲妥珠单抗在内的HER-2单克隆抗体可能使子宫颈胃型腺癌患者获益。该患者在术后建议行HER-2基因的检测,术后根据病例制定辅助放化疗的方案,同时可考虑联合靶向治疗提高疗效,提高生存。3后记患者于2022年5月23日行经腹广泛性子宫切除术+盆腔淋巴结切除术+腹主动脉旁淋巴结切除术+双侧附件切除术+大网膜切除术+阑尾切除术。术中见:盆腔内见约50ml淡血性游离液体。部分肠管及系膜与左侧盆壁及左侧附件膜束状致密粘连。结肠系膜可见2个直径约0.5cm结节,质硬。子宫前位,形态基本正常,表面未见明显突起结节,子宫颈膨大,触及直径约5cm质硬肿块。双侧卵巢正常大小,外观无殊,与周围组织无粘连,双侧输卵管走形自然,伞端开放,黏膜可见。子宫直肠陷凹存在;双侧宫骶韧带及主韧带未见明显增粗及缩短。盆腹腔腹膜未见紫蓝色结节。盆腔淋巴结及腹主动脉旁淋巴结未及明显肿大。大网膜上见一米粒样结节。探查阑尾、胃、肝、脾、胆囊等处均无异常病灶。术后病理检查:子宫颈非HPV相关型腺癌(胃型腺癌),浸润至外膜层,累及阴道后壁及子宫肌层,脉管内见癌栓,手术切缘阴性,子宫内膜呈萎缩性改变,子宫平滑肌瘤,双侧卵巢组织,双侧输卵管组织,双侧宫旁组织及卵巢血管均阴性。(左髂内4/4,左髂外0/2,左髂总0/2,左闭孔0/2,左腹股沟深0/1,右髂内0/2,右髂外0/4,右髂总1/1,右闭孔2/2,右腹股沟深0/1,腹主动脉0/6)共7/27枚淋巴结见癌转移,阑尾慢性炎,大网膜组织,(大网膜结节)纤维脂肪组织伴钙化,(结肠系膜结节)脂肪坏死结节伴钙化。免疫组化染色结果:IMP-3(+)、ER(-)、PR(-)、CEA(灶+)、P53(突变型)、CK-LMW(+)、P16(-)、Ki-67(25%+)、MUC-6(+)、CK7(+)。术后诊断:子宫颈胃型腺癌ⅢC1p期,建议术后辅助放化疗。
参考文献略。
来源:亚男,陆伶佳,李阳,王芬芬,陈亚侠.不规则阴道流血20天,发现子宫颈异常1周[J].实用妇产科杂志,2022,38(11):824-826.
- 上一篇:原发性闭经14年,未避孕未孕4年
- 下一篇:反复肝功能异常的“罪魁祸首”