作者:黄燕华,沈扬,张亚杰,陈丽娇,王子涵,陶磊,包程蓉,陶国荣,罗艳,上海交通大学医学院附属瑞金医院
1.临床资料
患者男,42岁,身高170cm,体重61kg。因“间断咯血1年”于2020年9月15日收治于上海交通大学医学院附属瑞金医院。患者自入院前1年于无明显诱因下出现间断咯血,2个月前在当地医院就诊查胸部CT发现左侧肺部占位,当时无咳嗽、咳痰、胸闷、胸痛等不适。
患者于入院前1个月在当地医院行经皮CT引导左肺下叶肿块穿刺活组织检查(简称活检),病理检查结果示肺腺癌(T4N1M0,ⅢA 期),基因检测未检测到靶向相关突变基因。患者因全血细胞减少(血红蛋白60g/L,白细胞计数3.01×109/L,血小板计数13×109/L)行骨髓穿刺,涂片检查提示骨髓增生低下,活检提示骨髓造血组织明显减少,流式细胞仪检查示骨髓中未见明显异常造血细胞群体。
为求进一步诊治,患者至上海交通大学医学院附属瑞金医院就诊,急诊拟“肺恶性肿瘤合并三系降低”收入院。患者否认既往心、脑血管疾病史,否认哮喘病史,否认药物、食物过敏史,否认手术、外伤史。有吸烟史及饮酒史20余年。患者自述可爬5层楼。
入院时体格检查示:生命体征平稳,鼻导管吸氧(5L/min),经皮动脉血氧饱和度(SpO2)97%。听诊右肺呼吸音粗,未闻及干、湿啰音,左肺呼吸音未闻及。实验室检查示:红细胞计数1.59×1012/L[正常范围(4.09~5.74)×1012/L],血红蛋白52g/L(正常范围131~172g/L),血小板计数19×109/L[正常范围(85~303)×109/L],白细胞计数3.19×109/L[正常范围(3.97~9.15)×109/L],中性粒细胞计数1.41×109/L[正常范围(2~7)×109/L];前白蛋白137mg/L(正常范围180~380mg/L),碱性磷酸酶133U/L(正常范围62~115U/L),γ-谷氨酰基转移酶153U/L(正常范围7~64U/L),白蛋白27g/L(正常范围35~55g/L),肌酐51μmol/L(正常范围62~115μmol/L);PT 13.1s(正常范围10.0~16.0s),APTT 35.4s(正常范围22.3~38.7s),纤维蛋白原5.8g/L(正常范围1.8~3.5g/L),纤维蛋白降解产物10.2mg/L(正常范围<5mg/L),D-二聚体定量2.83mg/L(正常范围<0.55mg/L);CA125 93.3U/L(正常范围<24.0U/mL),细胞角蛋白19 6.75ng/mL(正常范围<2.08ng/mL),NSE 29.67ng/mL(正常范围<17.00ng/mL)。动脉血气分析示:pH7.45,paO282.95mmHg(1mmHg=0.133kPa),paCO239.08mmHg,氢离子浓度35.7mmol/L,实际碳酸氢根26.4mmol/L,碱剩余2.1mmol/L,均在正常范围。
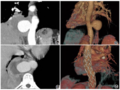
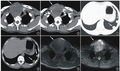
胸部CT 检查示:左主支气管狭窄、闭塞伴左肺下叶不张,左肺上叶炎症实变(图1),左侧胸腔积液,左肺门区淋巴结可疑肿大;右肺中上叶散在炎症灶;纵隔内见淋巴结;心腔密度减低,提示贫血改变。心电图检查未见明显异常。

头颅CT检查示:桥脑、右侧顶叶腔隙灶可能。纤维支气管镜检查见气道通畅、隆突锐利,左主支气管菜花状新生物,距隆突约3cm,管腔完全堵塞。遂组织MDT疑难病例讨论,结合患者的临床症状、体征、实验室和影像学检查结果,制订合理的治疗方案。
2. MDT诊疗经过
2.1 血液科意见
患者为中年男性,外院明确诊断为肺恶性肿瘤,全血细胞减少。此次入院后骨髓穿刺涂片检查提示骨髓增生低下,活检提示造血组织减少,考虑再生障碍性贫血(简称再障)的可能性大,与肺部恶性病变无明确相关性。治疗再障可行免疫抑制治疗和(或)异基因造血干细胞移植,此类治疗可能会造成肺部肿瘤进展,故目前以血制品输注、止血等对症支持治疗为主。再障患者的全血细胞减少,有出血的风险,病情较重的患者甚至有自发性出血的可能,但再障并不是外科手术的禁忌证。
对于此类患者,术前应至少将血红蛋白提高至70g/L以上,血小板计数提高至50×109/L以上,由于血小板的半衰期很短,为了获得最大效益,必须仔细评估,确定血小板输注的时间。此外,患者发生感染的风险高,在围手术期需严格遵循无菌操作原则,及时合理地应用抗生素预防和治疗感染。
2.2 胸外科意见
患者肺部肿瘤分期较晚(T4N1M0,ⅢA期),肿瘤较大,纤维支气管镜检查可见肿瘤位于左主支气管内,距隆突约3cm,管腔完全堵塞。患者同时罹患再障,三系细胞明显减少,无法耐受化学治疗(简称化疗);既往外院的肿块穿刺活检未检测到靶向相关突变基因,无法应用靶向药物治疗。患者目前有咯血、胸痛等临床表现,生活质量差,左主支气管闭塞导致分泌物引流不畅,患侧肺易发生感染甚至影响健侧肺。综上,可考虑对患者行左侧全肺切除术。
由于该患者有长期吸烟史,故术前应全面评估其肺功能;患者再障病情较重,血小板计数极低,有自发性出血的风险,不适合行肺功能检查。但患者自述可爬5层楼,且术前动脉血气分析结果正常,提示其心肺功能及气体交换能力正常,结合血液科医师的意见,预测将患者血红蛋白提高至70g/L以上,血小板计数提高至50×109/L以上后,其能耐受手术。此外,围手术期需加强全身支持治疗,增强机体免疫力,术中注意仔细止血及严格无菌操作。
2.3 麻醉科意见
评估该患者ASA 分级Ⅲ级。由于再障患者围手术期出血风险大,术前应充分纠正贫血和血小板减少症,术中备血充分。血小板减少症是硬膜外阻滞麻醉的绝对禁忌证,故该患者手术麻醉方式选择单纯全身麻醉。术中行右侧双腔支气管插管,以保证两肺良好隔离,方便手术操作;气管插管时注意勿损伤喉头黏膜,同时监测凝血指标和血小板计数。患者的中性粒细胞计数减少,围手术期感染的发生风险大,抗生素的应用至关重要;麻醉时的操作必须采取无菌预防措施,包括动静脉穿刺置管、气管插管等。
该患者有长期吸烟史,呼吸功能不全,建议术前加强呼吸功能锻炼,必要时予以雾化吸入。全肺切除术的麻醉管理特殊,术中应精确控制补液量,采用保护性肺通气策略,积极预防全肺切除后发生急性肺损伤。良好的术后镇痛有助于患者术后排痰和肺复张,减少肺部感染等肺部并发症的发生,故考虑给予患者自控镇痛(PCA)以缓解其术后疼痛,加速康复。
3. 诊疗经过
术前积极纠正患者贫血及血小板减少症,期间共输注红细胞悬液4U、单采血小板4U,同时给予人体白蛋白、丙种球蛋白加强营养及免疫支持治疗,患者红细胞计数升至2.83×1012/L、血红蛋白升至90g/L、中性粒细胞计数升至1.67×109/L、血小板计数升至56×109/L、白蛋白升至33g/L,一般情况改善明显,予行左侧全肺切除术。患者入手术室后,取平卧位,面罩供氧5L/min。
常规心电监护,建立外周静脉通路,经静脉给予舒芬太尼5μg镇痛,局部麻醉下行左侧桡动脉穿刺并连续监测动脉血压。静脉注射丙泊酚120mg、罗库溴铵50mg、舒芬太尼20μg、地塞米松5mg及甲强龙40mg行麻醉诱导,面罩通气1级,可视喉镜暴露声门,经口顺利插入#37Fr(右)双腔支气管导管,插管过程无阻力,将导管固定于距门齿31cm处,经纤维支气管镜观察其对位良好,连接呼吸机并行右侧单肺通气,采用压力控制-容量保证模式,设置潮气量350mL、呼吸频率16次/min、PEEP 5~6cmH2O(1cmH2O=0.098kPa)。
行右颈内静脉穿刺置管并动态监测中心静脉压。手术开始前行动脉血气分析示:pH 7.47,paCO233.7mmHg,paO2182mmHg,碱剩余1mmol/L,氢离子浓度24.6mmol/L,钠离子浓度138mmol/L,钾离子浓度3.8mmol/L,钙离子浓度1.21mmol/L,血红蛋白65g/L,红细胞压积0.19。手术结束时静脉血气分析示:pH 7.38,paCO244.7mmHg,paO244mmHg,碱剩余2mmol/L,氢离子浓度26.7mmol/L,钠离子浓度138mmol/L,钾离子浓度4.5mmol/L,钙离子浓度1.32mmol/L,血红蛋白71g/L,红细胞压积0.21。
手术全程维持患者体温36.2~36.4℃,有创收缩压90~150mmHg,有创舒张压45~70mmHg,心率70~100次/min,SpO299%~100%。术中探查左侧胸腔见黄色胸腔积液约400mL,左肺下叶巨大肿块,与膈肌及左侧胸壁粘连,行左侧全肺切除术+区域淋巴结清扫术。手术过程顺利,历时140min,术中输注晶体液1 700mL、血浆600mL、红细胞悬液4U、冷沉淀10U、人体白蛋白20g,术中尿量1 300mL,术中出血量约300mL。术毕送麻醉后恢复室,拔除气管导管后安返病房。
4.术后转归
患者术后第1天下床活动,无胸闷、气促,术后第3天拔除胸腔引流管,术后第10天顺利出院。出院时血常规检查示:红细胞计数1.79×1012/L,血红蛋白58g/L,血小板计数32×109/L,白细胞计数4.94×109/L,中性粒细胞计数3.3×109/L。病理诊断为低级别胎儿型肺腺癌(肿瘤大小8.5cm×8.0cm×8.0cm伴胸膜浸润)。
来源:黄燕华,沈扬,张亚杰,陈丽娇,王子涵,陶磊,包程蓉,陶国荣,罗艳.肺癌合并再生障碍性贫血患者全肺切除术的围手术期多学科团队协作管理一例[J].上海医学,2022,45(03):190-193.