作者:代学杨,胡晓丽,赵滨,天津市儿童医院
病例女,3岁。因咳嗽、咳痰半月收入院。查体:呼吸促,口周无发绀,胸廓对称,肋间隙无增宽及狭窄,双肺呼吸音粗,右肺呼吸音低。血常规:白细胞10.93×109/L,血红蛋白137g/L,中性粒细胞44%,淋巴细胞55%,单核细胞6.7%。
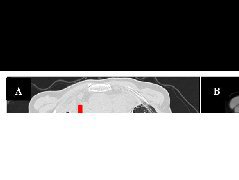
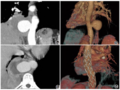
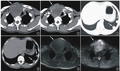
影像学检查:胸部平片示右侧胸腔内大片状高密度影,密度不均匀(图1a)。胸部CT示右前中纵隔混杂密度肿物,其内可见条片状脂肪密度影(CT值为-42HU)及软组织密度影(CT值为50HU),与胸腺分界欠清,肿物大小约为6.3cm×7.5cm×10.7cm,邻近肺组织呈受压改变,右侧支气管树受压向后移位。增强CT:纵隔肿物轻度不均匀强化(CT值为85HU)(图1b、1c),考虑畸胎瘤可能。
于全身麻醉下行右纵隔肿物切除术,完整切除肿物。病理检查:大体观近椭圆形软组织块,表面呈分叶结节状,切面灰白质中,呈颗粒状。镜下:胸腺小叶结构清楚,髓质内见钙化,未见萎缩。病理诊断:真性胸腺增生(图1d)。

免疫组化:vimentin(+),CD3(+),CD1a(+),TDT(+),CD99(+),CD5(+),CK19(+),CK(+),EMA(+),CD79a、CD23、CD20髓质周围(+)。
讨论
胸腺位于前纵隔胸骨后,起源于第三和第四对咽囊。出生时胸腺约重15~20g,到青春期可达30~40g。青春期以后,胸腺随年龄增长而逐渐萎缩,老年期不超过5~15g。表现为胸腺细胞减少,间质细胞增多,被大量脂肪组织填充。小于5岁儿童胸腺密度均一,侧缘双突,位于胸骨后间隙内。此种表现也见于33%5~10岁及11%10~15岁者。其余儿童及大于15岁者,胸腺呈三角形,边缘平直或内凹。有报道称胸腺增大约81%集中于半岁以内。
胸腺增生多见于15岁以下儿童,包括两种不同的组织学类型:真性增生和淋巴性增生。真性胸腺增生特征是在无已知的刺激性全身应激情况下,胸腺的大小和重量增加,保持正常的胸腺结构和免疫组化表现,但细胞酶学研究显示皮质、髓质区域的成熟T细胞数量减少,该病例与文献报道类似。
其发病机制尚不清楚。巨大胸腺增生是一种罕见的真性胸腺增生,诊断特点有:①X线平片示腺体的投影应超过心影;②胸腺重量应是相应年龄正常胸腺的几倍;③胸腺的重量应超过体重的2%;④病理示胸腺正常结构。
胸腺增生多无症状,常为影像检查首先发现,X线平片显示纵隔增宽,可两侧不对称或呈分叶状。真性胸腺增生CT表现为胸腺均匀增大,保持胸腺的正常形态,为均匀软组织密度。增强扫描无强化或轻度强化。淋巴性胸腺增生,胸腺可正常或均匀增大,保持胸腺的正常形态或结节状增生。
儿童胸腺增生虽然缺乏特异性影像表现,文献报道还是有一定特点的。胸腺增生主要需与胸腺瘤、未退化胸腺进行鉴别:胸腺增生无生发中心,无肿瘤细胞,保存正常的胸腺组织学。胸腺瘤常表现为胸骨后血管前间隙的圆形、卵圆形肿块,边界清晰,多数密度均匀,增强仅有轻度强化;当肿瘤周围的脂肪层消失,则提示为侵袭性胸腺瘤,密度不均匀,易发生囊变与坏死,增强实性成分明显强化。
未退化胸腺常见于20岁以下青少年,胸片上呈典型的帆样,而胸腺增生也可呈帆样,二者从影像上不易鉴别。有研究认为CT值对鉴别诊断有一定帮助,胸腺增生的CT值较高,为软组织密度,而未退化胸腺CT值较低,可为脂肪密度或稍高。如果过去有胸片对比,加上病史对诊断有很大帮助。该例病变中增生的胸腺内夹杂脂肪密度及软组织密度影,是造成误诊为畸胎瘤的主要原因。畸胎瘤内成分更加复杂,可见脂肪、钙化、囊变等。
来源:代学杨,胡晓丽,赵滨.儿童巨大胸腺增生误诊畸胎瘤1例[J].中国临床医学影像杂志,2021,32(05):373-374.
- 上一篇:改良颞肌重建术在颞肌下颅骨修补的应用
- 下一篇:什么是基因检测及肺癌基因检测简单小结