作者:丁继平,姚原,上海交通大学医学院附属第九人民医院肿瘤放疗科;李晓光,刘忠龙,邓刚,何悦,上海交通大学医学院附属第九人民医院口腔颌面-头颈肿瘤科
舌癌在
目前,免疫治疗已经显示出广阔的前景,丰富了晚期口腔癌的治疗手段,但如何与救治性手术结合值得探索。上海交通大学医学院附属第九人民医院收治1例复发转移舌鳞癌患者,经救治性手术、
1.临床资料
1.1患者基本情况
患者,男,55岁,因“左舌癌术后5年,左舌肿胀2月余”于2019年8月6日于上海交通大学医学院附属第九人民医院就诊。患者因“左舌肿瘤”曾于2014年8月26日在上海交通大学医学院附属第九人民医院行“左舌颌颈联合根治术+左前臂皮瓣修复重建术”。术后病理示左舌黏膜
患者自2019年6月起左舌溃疡经久不愈,肿胀疼痛进行性加重,再至医院就诊。专科检查:神志清,颌面部表情痛苦,面部
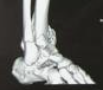
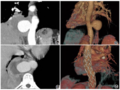
2019年8月9日外院行正电子发射计算机体层显像(positron emission tomography and computed tomography,PET/CT)示左侧舌癌术后,左侧腭部、舌缘及舌根不规则软组织增厚伴18氟-氟代脱氧

图1 PET/CT示舌癌术后复发
1.2诊疗过程
1.2.1复发舌癌的救治性手术
2019年8月21日-28日期间行2次动脉化疗(经左侧舌动脉注射表柔比星30mg和
于2019年9月29日行左舌颌颈联合根治术+上颌骨次全切除术+下颌骨方块切除术+股前外侧皮瓣修复重建术+气管切开术(图2)。

图2 复发舌癌的救治性手术
术后病理示:左舌、口底黏膜鳞状细胞癌Ⅱ级(复发),肿瘤侵犯神经,咽旁黏膜鳞状细胞癌Ⅱ级,送检切缘均阴性。采用Dako22C3试剂盒(DAKO公司,丹麦)检测程序性死亡配体1(programmed death-ligand 1,PD-L1)表达,结果呈阳性,综合阳性评分(Combined Positive Score,CPS)为70分。
1.2.2颈部淋巴结清扫术及术后放疗与化疗
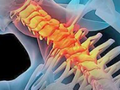
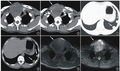
患者救治性手术后恢复良好。放疗前行颌面部增强CT检查(2019年11月5日),提示右颈ⅠB区及颈Ⅱ区多发淋巴结转移。进一步行PET/CT检查(2019年11月6日)示双侧颈部淋巴结转移,其中右侧颈深间隙及左侧锁骨上窝可见数枚增大淋巴结,大者短径约2.1cm,FDG摄取增高,SUVmax=10.3(图3)。

图3 救治性术后1个月PET/CT示双侧颈部淋巴结转移
2019年11月12日行根治性颈淋巴结清扫(右侧)+颈淋巴结切除术(左侧)。术后淋巴结病理诊断:右颈Ⅱ区共清扫25枚淋巴结,其中2枚有肿瘤(鳞状细胞癌)转移,右颈Ⅰ、Ⅲ、Ⅳ、Ⅴ区共44枚均阴性;左锁骨上1枚淋巴结内见肿瘤细胞。患者术后恢复良好。鉴于患者病情进展迅速,经多学科讨论(multidisciplinary treatment,MDT)予同步放疗、化疗联合靶向治疗。
2019年12月2日—2020年1月16日顺利完成术后调强适形放疗,每周5次,放疗剂量63Gy/30Fx/6周;同步每周予
1.2.3针对肺转移的化疗联合免疫检查点抑制剂治疗
放疗前
自2020年2月26日起,每3周予

图4 肺CT显示两
2020年11月24日,患者因

图5 救治性手术后15个月PET/CT图像示完全缓解
2.讨论
舌癌是口腔颌面部常见恶性肿瘤。由于舌体活动部、口底淋巴引流丰富,导致其颈部淋巴结转移风险较高,伴有对侧颈部淋巴结转移的患者预后更差。以手术为基础并辅以术后放/化疗的综合治疗是目前局部晚期口腔癌的标准治疗模式,但5年生存率仅为50%左右。
局部或区域复发是口腔癌治疗失败的主要原因,该类患者通常预后较差,5年生存率仅为18%左右。因此,积极探索合理、有效的治疗方式成为临床亟需解决的难题。大多数头颈肿瘤医师都认为救治性手术是最好的治疗方法。当复发性口腔癌能够完全切除时,救治性手术是首选的治疗方式,但5年总生存率仍低于50%。
Horn等回顾性研究32例复发性口腔鳞状细胞癌患者行救治性手术治疗的效果,结果显示:R0(无肿瘤残留)切除16例(50%),所有患者术后均恢复良好,2年的总生存率和无病生存率分别为37.8%和30.9%;最常见的严重并发症为游离皮瓣失败(7例,24.1%);R1(显微镜下见残留肿瘤)切除是治疗失败的独立预测因素。Horn等进一步开展了前瞻性研究,证实救治性手术是复发性口腔鳞状细胞癌唯一潜在的治疗选择,并认为免疫治疗与救治性手术结合的治疗效果值得进一步研究。
Jung等回顾性研究救治性手术切除后二次游离皮瓣修复重建25例复发性口腔癌患者的资料(其皮瓣成活率达96.8%,5年总生存率达62.5%),认为该方案安全可行。Patil等对113例晚期头颈癌患者进行随访,结果表明救治性手术组患者的中位生存期较未手术组明显延长(分别为22个月和9.7个月)。
救治性手术强调延长患者生存期的同时注重提高其生活质量,不放弃对晚期癌症患者的治疗;但其手术范围广、难度高,且涉及MDT。因此,对于医师和患者而言,救治性手术都是相当具有挑战性的。该类手术可能引起各种并发症、永久性功能丧失、显著的面容畸形甚至围手术期死亡。没有明确的临床病理因素可以预测哪些复发口腔癌患者适合进行救治性手术。因此,充分识别最有可能从救治性手术中获益的患者是至关重要的。
Chung等回顾性分析73例接受救治性手术的复发性口腔癌患者的资料(局部复发29例,区域复发29例,局部区域复发15例),结果显示患者5年总生存率和无病生存率分别是54.8%和49.3%;作者认为重要的不良预后因素包括初始N分期较晚、已接受过术后辅助放/化疗、局部区域复发、复发T分期较晚、无病生存期小于8个月、治疗野内复发。
研究结果表明,初始治疗后的无病间歇期是救治性手术能否成功的最重要因素;如无病间歇期短,则可能预示该肿瘤具有更大的侵袭性。在手术后至放疗前这一时间段内,早期复发现象并不鲜见。Hosni等回顾性分析88例口腔癌术后放疗患者,发现舌癌、切缘阳性、pT3~4期、pN2~3期与放疗前早期复发相关。但部分患者接受救治性手术后,仍会复发或转移。
本例舌癌患者首次术后5年局部复发,累及多个解剖部位,行救治性手术后1个月拟行放疗前又发生区域淋巴结转移。对体质虚弱的患者,立即再行颈部淋巴结清扫术具有一定的挑战性。舌癌远处转移并不常见,较常见的远处转移部位是肺、肝、骨。一旦发生远处转移,通常预后较差。寡转移患者经积极局部治疗,预后明显优于多发转移患者。
近年来,免疫治疗彻底颠覆了晚期头颈鳞癌的治疗格局。KEYNOTE-048研究结果表明:在PDL1表达阳性(CPS≥20)患者中,帕博利珠单抗一线单药治疗将中位总生存期从标准治疗的10.8个月延长到14.9个月,降低了39%的疾病死亡风险(HR=0.61),4年生存率也从8.0%提高到21.6%;在全部患者中,采用帕博利珠单抗治疗,相比标准治疗,其不良反应发生率大幅下降(58.3%vs96.9%),3级以上不良反应发生率仅为对照组的1/4(17.0%vs69.3%)。
基于PD-L1表达作为生物标志物筛选优势人群的帕博利珠单抗,目前已获批成为国内首个头颈部鳞癌的免疫一线治疗药物。PD-L1是反映头颈癌中PD-1单抗药物作用效果的确切生物标志物,PD-L1高表达与患者对PD-1单抗的治疗反应存在正相关的关系。
Tang等报道1例高表达PD-L1伴多发颈部淋巴结转移和肺转移的晚期牙龈癌患者,在放疗、靶向联合免疫治疗的干预下获得了非常满意的疗效。本例患者PD-L1亦是高表达,多发肺转移灶位于两肺不同肺叶不同节段,患者及家属拒绝手术及活检,原则上以全身治疗为主。
免疫治疗一般起效慢,一旦起效则长期有效;而化疗具有起效快的特点。在化疗联合免疫检查点抑制剂治疗4个周期后病灶全部消失,继而免疫单药维持治疗半年以上,最后因发生甲状腺功能减退和无症状免疫性心肌炎而停用免疫药物,停药2个月后复查仍保持无瘤状态。如何合理有效地治疗复发转移性舌癌,目前还存在争议,全身治疗和局部治疗都不可或缺。
复发性舌癌治疗方案的选择,很大程度上取决于肿瘤复发的部位、范围及初始治疗效果。当复发性舌癌能够完全切除时,救治性手术无疑是首选的治疗方式,为后续进一步巩固治疗创造了机会。现已迈入头颈鳞癌免疫治疗时代,基于PD-1单抗的免疫治疗的成功为舌癌救治性手术的积极开展开拓了思路。期待更多的临床研究来佐证以救治性手术为核心的综合治疗对晚期舌癌具有重要价值。
来源:丁继平,李晓光,刘忠龙,邓刚,姚原,何悦.救治性手术联合放疗与化疗序贯免疫检查点抑制剂治疗复发转移舌鳞癌1例报道[J].上海交通大学学报(医学版),2021,41(12):1704-1708+1703.