作者:孙晓清,李雪佳,殷昭亮,刘志晶,续凯,青岛市市立医院(集团)
病例男,31岁。主因发现枕部肿物1年余,近半年进行性增大,于2020年6月来院就诊。查体发现枕部异常隆起,质硬,活动度差,无压痛,神经系统阳性体征无异常。实验室检查肿瘤标志物:神经特异性烯醇化酶、癌胚抗原、甲胎蛋白、糖类抗原125、糖类抗原153、糖类抗原199均为阴性。
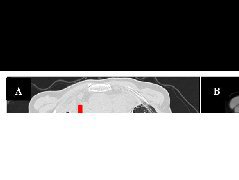
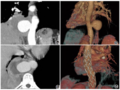
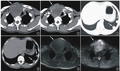
影像学检查:CT示枕骨后下部骨质轮廓不清,并见骨质破坏、大量肿瘤骨形成及软组织肿块(图1~4),肿物大小约13cm×10cm×4cm,CT值范围约74~167HU;MR示肿物在T1WI上呈混杂低信号,在T2WI上颅底骨肿块呈不均匀高信号,内见片状低信号影,边缘模糊,MR增强扫描示肿物呈不均匀强化,边缘及间隔见强化,其内肿瘤骨呈多发点片状低信号无强化区,肿块占位效应明显,枕大池受压,侵及双侧小脑幕及左侧横窦(图5~7)。


图1~3轴位及矢状位CT图像。图1为软组织窗图像,主要显示软组织肿块轮廓,枕大池受压明显;图2,3为骨窗图像,显示枕骨骨质破坏及肿瘤骨形成。图4矢状位VR重建图像,显示骨肉瘤空间形态。图5~7轴位及矢状位MR图像。图5为T1WI序列,显示肿瘤呈明显低信号;图6,7为T1WI增强序列,显示骨肉瘤呈明显边缘强化及分隔强化,内部强化不均,见低信号无明显强化区,肿瘤侵及幕上、幕下硬膜及左侧横窦。
手术及病理:行后枕部肿瘤切除术及颅骨钛网修补术,术中见肿瘤质地较韧,血运丰富,无明显包膜,幕上、幕下硬膜及左侧横窦受侵。肿瘤大体呈灰白色,切面灰白,质硬脆。显微镜下示瘤组织表面及切面呈灰白灰红肌肉纤维样组织,瘤细胞弥漫分布,异型性中等,并可见骨母细胞瘤样瘤细胞成骨现象(图8)。免疫组织化学:CK(-),Vimentin(+),EMA(+),CD99(-),PHH3(-),Ki-67(<1%+),Desmin(-),S100(-),NSE(-),SOX-10(-)(图9)。

图8病理图像,显微镜显示肿瘤内部瘤细胞弥漫分布,异型性中等,见骨母细胞瘤样瘤细胞成骨现象(HE)。图9免疫组化图像,EMA(+)。
病理诊断:枕骨骨母细胞型骨肉瘤。患者经手术治疗后行常规放化疗治疗,术后1、3、6月随访,MR提示未见复发。
讨论
骨肉瘤是最常见的原发性
骨肉瘤的病因仍不明确,已知危险因素包括放射线的照射和罹患其他基础疾病,如创伤、骨发育不良及Paget病等。而本例患者并无射线暴露史及其他相关基础疾病史。颅底骨骨肉瘤临床表现与四肢骨肉瘤不同,其发生部位通常表现为无痛或仅有轻度疼痛,患者多表现为
骨肉瘤组织学分型复杂多样,其中骨母细胞型骨肉瘤瘤骨丰富,预后差,诊断主要依靠病理学及影像学检查。由于颅底骨解剖结构复杂,X线仅能发现位置表浅的肿瘤,且其软组织分辨率较差,常难以识别软组织肿块。
颅脑CT扫描在颅底骨骨肉瘤的影像学诊断中起关键作用,常表现为溶骨性骨质破坏、瘤骨及骨膜反应。本例CT扫描显示软组织肿块并突破骨皮质,侵及周围软组织,但难以精确确定病变范围。而MRI则能较好地显示肿瘤病变范围及其对颅内外结构的侵犯情况,对神经、血管、软组织等的显示优于CT,也是监测肿瘤复发的重要方法。
本例MRI显示肿瘤侵及硬膜及横窦,肿块呈边缘强化和间隔强化,提示肿瘤周边纤维血管束走行,而肿瘤内部存在不均匀强化及无强化区,与病理诊断中骨母细胞瘤样瘤细胞成骨现象相对应。放射性核素
本例为骨母细胞型骨肉瘤,在原发于头颈部的骨肉瘤类型中相对常见。骨母细胞型骨肉瘤影像学表现主要为弥漫分布不同类型的瘤骨。本例
鉴别诊断:①
颅底骨骨肉瘤的治疗以手术切除为主,完整的手术切除和广泛的手术切缘与改善生存率相关。但由于颅底解剖结构复杂,肿瘤常侵犯邻近血管及神经结构,致使完整手术切除极为困难,且术后复发率高,预后差。本例患者经手术治疗后行常规放化疗治疗,于术后1、3及6月来院复查,MRI提示术区未见肿瘤复发征象,并建议随诊复查。综上,颅底骨骨肉瘤影像学表现有一定特点,了解其影像学特点对指导临床早期诊断、早期治疗及疗效评价有重要意义。
来源:孙晓清,李雪佳,殷昭亮,刘志晶,续凯.颅底骨原发性骨肉瘤1例[J].中国临床医学影像杂志,2021,32(08):597-598.
- 上一篇:肠梗阻脓毒性休克致腹主动脉受压患者1例麻醉管理
- 下一篇:椎旁软组织髓外浆细胞瘤1例